Неврологическое отделение для детей с детским церебральным параличом
Телефон: (4922) 52-39-23
Персоналом неврологического отделения накоплен многолетний клинический опыт лечения детей с детским церебральным параличом (далее ДЦП) и создана уникальная система реабилитации, проводимая мультидисциплинарной бригадой, в состав которой входят неврологи, ортопед, физиотерапевт, врач лечебной физкультуры, инструкторы ЛФК, массажисты, психиатр, логопеды, педагоги и другие специалисты. Комплексная реабилитация, в соответствии с утвержденными медицинскими стандартами, включает в себя самые современные методы медикаментозной терапии физиотерапии, лечебной физкультуры, кинезиотерапии, механотерапии, гидрокинезиотерапии, логопедической коррекции.
Для эффективной комплексной реабилитации и комфортного пребывания матери и ребенка здесь созданы все условия.
В отделении оборудованы и оснащены три зала ЛФК, плавательный бассейн, «мягкая комната», кабинеты сенсорной коррекции, логопеда, физиотерапии и компьютерно-игровой комплекс. Специалисты отделения принимают активное участие в Российских и международных конгрессах, конференциях, выступают с докладами, публикуются в сборниках научных трудов.
В отделении также активно осваиваются новые методы и техники лечения в мастер-классах и тематических школах при конгрессах под руководством ведущих профессоров.
В неврологическом отделении для детей с ДЦП лечат пациентов с:
- детским церебральным параличом;
- последствиями перинатальных травм ЦНС;
- парезами;
- параличами;
- последствиями черепно-мозговых и спинальных травм;
- цереброваскулярными заболеваниями;
- врожденными аномалиями ЦНС;
- нейропатиями различной этиологии;
- невралгиями;
- прогрессирующими мышечными заболеваниями;
- постинсультными парезами, параличами, афазиями.
Медперсонал отделения:
| Заведующая отделением: кандидат медицинских наук, врач физической и реабилитационной медицины,врач-невролог высшей категории; |
Врач-ординатор: |
Врач-ординатор: |
 |
 |
 |
|
Филатова Наталия Борисовна |
Логинова Елена Вячеславовна |
Толкачева Дарья Евгеньевна |
Средний медицинский персонал:
Старшая медицинская сестра – С.Ю. Сесорова
Процедурная медицинская сестра – М.В. Лисина
Медицинская сестра по массажу – О.С. Комарова
Инструкторы ЛФК:
Екатерина Евгеньевна Чунаева
Тимур Дмитриевич Кузьмин
Применяемые в отделении средства и методы функциональной реабилитации пациентов:
- Массаж, индивидуальная и групповая гимнастика.
- Лечение положением, мобилизующие ортопедические укладки;
- Кинезиотерапия в виде мобилизующих гимнастических комплексов;
- Кинезиотерапия с применением рефлекторно-нагрузочных костюмов «Адели», «Гравитон», «Атлант»;
- СPM-терапия (пассивная мобилизация) с использованием аппарата для локтевого сустава ARTROMOT;
- Механотерапия с использованием циклического тренажёра «Артромот»;
- Механотерапия с использованием имитатора ходьбы «Имитрон»;
- Кинезиотерапия на тренажерах с биологической обратной связи «Кинезис»
- Лечебное плавание;
- Использование методов физиотерапии: магнитотерапия, парафино-озокеритовые аппликации, электрофорез, амплипульс, УВЧ, гальваническая 4-х камерная ванна для верхних и нижних конечностей, камерные вихревые ванны для верхних конечностей и нижних конечностей;
- Использование методики введения ботулинического токсина типа А в триггерные точки («Ботокс», «Ксеомин», «Диспорт») с целью снижения спастичности конечностей, с последующей коррекцией патологических установок.
- Логопедическая коррекция с применением зондового массажа по методике Новиковой Е.В.
О некоторых высокотехнологичных процедурах, применяемых в отделении:
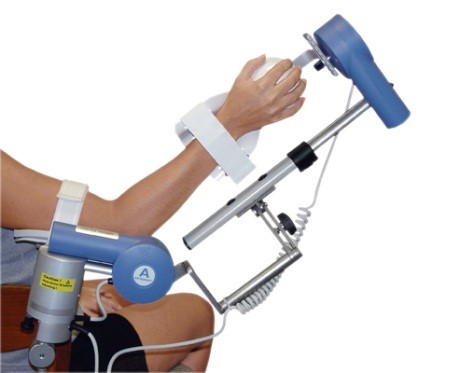 Continuous Passive Motion – непрерывная пассивная мобилизация при помощи аппарата ARTROMOT (Германия) представляет собой современный механотерапевтический метод лечения. Используется для восстановления амплитуды движения в локтевых суставах.
Continuous Passive Motion – непрерывная пассивная мобилизация при помощи аппарата ARTROMOT (Германия) представляет собой современный механотерапевтический метод лечения. Используется для восстановления амплитуды движения в локтевых суставах.
Увеличение подвижности изолированного сустава достигается дозированным растяжением тканей при условии адекватного мышечного расслабления.
Движение в суставе производится по индивидуально подобранной программе реабилитации в щадящем пассивном режиме. Необходимая амплитуда движения, его скорость, сила и пауза на сгибании или разгибании сустава выбирается индивидуально под каждого пациента с учетом его патологии. Это позволяет проводить тренировку на комфортном для пациента абсолютно безболевом уровне. Такое воздействие максимально эффективно и дает возможность достигать максимального результата в сравнительно короткие сроки.
СPM-терапия профилактирует появления контрактур, артрозов, улучшает метаболизма суставов, препятствует атрофии мышц и ускоряет рассасывание внутрисуставных кровоизлияний.
 Показания:
Показания:
- состояние после реконструктивно-восстановительных операций на длинных трубчатых костях и суставах, связках и сухожилиях;
- ограничение движения суставов (постиммобилизационные, болевые, нейрогенные, ожоговые контрактуры).
Имитатор ходьбы ИМИТРОН - эффективный аппарат для механотерапии нижних конечностей.
Имитатор ходьбы «Имитрон» служит для выполнения комплексных реабилитационных упражнений в вертикальной позиции.
Двигая руками, или даже одной рукой, пациент заставляет синхронно передвигаться элементы механической конструкции имитатора ходьбы, которые являются опорой для адинамичных нижних конечностей. Пациент удерживает вертикальную позицию благодаря системе стабилизации туловища, а работа руками позволяет ввести в движение тело, имитируя ходьбу. При занятиях происходит пассивная мобилизация мышц и суставов нижних конечностей. Одновременно активно работают верхние конечности с плечевым поясом, приводящие в движение всю систему, также тренируются мышцы живота и спины, повороты туловища и таза. Для пациентов с повреждением шейного и верхнегрудного отдела спинного мозга предусмотрена дополнительная опора на уровне груди. С помощью инструктора или вертикализатора такие пациенты тоже могут занять вертикальное положение и выполнять реабилитационные упражнения.
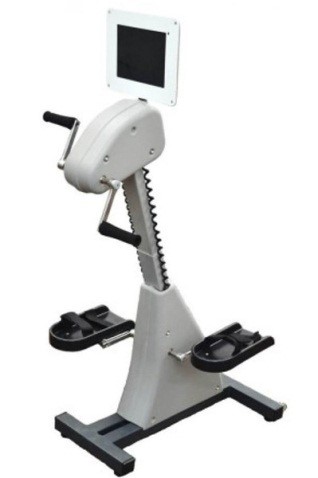 Показания:
Показания:
• парезы или параличи нижних конечностей;
• гемипарезы и тетрапарезы после травм и заболеваний головного и спинного мозга;
• детский церебральный паралич и другие двигательные расстройства у детей.
Аппарат для механотерапии “Орторент®“. Модель “МОТО”
Аппарат для активно-пассивной механотерапии верхних и нижних конечностей «Орторент МОТО» предназначен для активной и пассивной разработки верхних и нижних конечностей. Моторизированный и программно-управляемый тренажер, специально разработан для реабилитации больных с неврологическими нарушениями
Тренажер обеспечивает следующие режимы тренировки верхних и нижних конечностей пациента:
- пассивную тренировку (с мотором);
- активную тренировку с переменным сопротивлением (собственными силами против сопротивления, создаваемого мотором);
- ассистивную тренировку (собственными силами с поддержкой со стороны мотора);
Подходит для пациентов в инвалидных креслах.
Орторент Мото – это аппарат для пассивной, активно-пассивной механотерапии с биологической обратной связью, что позволяет производить «Спазм-контроль» – фиксировать количество спастик, при возникновении спастики остановить тренажер и запустить вращение в обратную сторону для расслабления спастики.
Показания:
- восстановление мышц, суставов, подвижности конечностей;
- улучшение или оптимизация биомеханического двигательного паттерна;
- уменьшение или нормализация патологического мышечного тонуса, направленная регуляция мышечного тонуса;
- увеличение мышечной силы;
- устранение или уменьшение последствий постуральных дисфункций;
- уменьшение или ликвидация болевого синдрома за счет повышения порога болевой чувствительности;
- оптимизация вегетативной реактивности;
- улучшение проприоцептивной чувствительности;
- улучшение или нормализация координации движений;
- оптимизация реакций срочной адаптации к физической нагрузке;
- улучшение психо-эмоционального состояния.
Запись на консультацию к специалистам
Неврологического отделения для детей с детским церебральным параличом ГБУЗ ВО
«Областной центр специализированных видов медицинской помощи» (Пиганово)
Тел: 8 (4922) 52-39-80
c 13:00 до 16:30
Госпитализация больных осуществляется только в плановом порядке.
Дата госпитализации устанавливается при записи на госпитализацию.
|
Заведующая отделением: Филатова Наталия Борисовна |
Врач-ординатор: Логинова Елена Вячеславовна |
Врач-ординатор: Толкачева Дарья Евгеньевна |
Телефон ординаторской: (4922) 52-39-23
Запись на первичную госпитализацию производится по направлению лечащего врача по месту
жительства форма 057/у-04 после очного осмотра ребенка (с целью определения показаний и противопоказаний для стационарного лечения).
Запись на повторную госпитализацию производится по рекомендации лечащего врача неврологического отделения для детей с ДЦП на основании «Направления на госпитализацию» форма 057/у-04, заполняемого при выписке ребенка из стационара.
Не позднее, чем за 10 дней до госпитализации, необходимо позвонить заведующему отделением или в регистратуру по телефонам: 8 (4922) 52-39-23, 8 (4922) 52-39-80 и подтвердить госпитализацию ребенка или сообщить о её невозможности. В случае если госпитализация не будет подтверждена, на это место госпитализируется другой ребенок.
ПОРЯДОК ГОСПИТАЛИЗАЦИИ
Возрастная группа – дети до 15-ти лет,
госпитализируемые на консервативное лечение
Госпитализация пациентов осуществляется с 08:00 до 12:00
Во избежание дискомфорта, связанного с наплывом госпитализируемых в период с 09:00 до 10:00, приглашаем приезжать на госпитализацию как можно раньше, оптимально - с 08:00 до 09:00. Это сократит время пребывания в приемном отделении и сделает процесс госпитализации более удобным для Вас.
В целях предотвращения «скученности» в приемном отделении, связанной с большим количеством родителей и родственников, сопровождающих детей, убедительно просим вас ограничиться сопровождением ребенка не более чем 1-2 родственниками.
Помимо родителей или опекунов по их желанию ухаживать за ребенком в период его лечения в стационаре имеет право любой родственник или другое лицо, определяемое родителями ребенка. Обязательное условие – ухаживающий за ребенком человек должен быть старше 18 лет. Для того, чтобы третьи лица (бабушки, дедушки, няни и т.п.) имели правовые основания находиться с ребенком в стационаре, сопровождать ребенка для проведения реабилитации и лечения (процедур, занятий, консультаций), для приема пищи, на прогулки, и т.п. требуется согласие его законного представителя. Форма согласия находится у старшей сестры отделения, заполняется и подписывается законным представителем ребенка и самим ребенком (в случае достижения им возраста 15 лет).
В соответствии со статьей 185 ГК РФ, статьей 20 Федерального закона Российской Федерации от 21 ноября 2011 г. № 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации", если законный представитель ребенка хочет дать третьему лицу (бабушке, дедушке, няне и т.п.) полномочия представителя на совершение тех или иных юридически значимых действий (право быть представителем ребенка в медицинских учреждениях, получать, собирать необходимые справки, выписки, другие документы, подавать заявления и подписывать необходимые документы, в том числе согласие на лечебные и диагностические медицинские процедуры и манипуляции, согласие на операцию, отказ от медицинского вмешательства и т.п.), он должен заблаговременно оформить нотариальную доверенность. Доверенность на совершение юридически значимых действий, заверенная администрацией Учреждения, не имеет юридической силы.
ПЕРЕЧЕНЬ ДОКУМЕНТОВ, КОТОРЫЕ НЕОБХОДИМО ПРЕДЪЯВИТЬ В ПРИЕМНОМ ОТДЕЛЕНИИ ПРИ ГОСПИТАЛИЗАЦИИ В УЧРЕЖДЕНИЕ:
- Направление на госпитализацию от лечащего врача из поликлиники по месту жительства форма 057/у-04;
- Выписка из истории развития ребенка с указанием календаря прививок:
1) течения беременности, родов, раннего развития, наличия перенесенных заболеваний и операций, переливаний крови (с указанием медицинских организаций и дат госпитализаций), наличия судорог (при их наличии – обязательно должна быть указана дата последнего приступа), хронических соматических, инфекционных и паразитарных заболеваний (с указанием сроков начала инфекционного или паразитарного заболевания, окончания лечения и диспансерного наблюдения), кожных заболеваний, аллергических заболеваний и реакций. В случае, если ребенку ранее проводились операции, переливания крови в других медицинских организациях, родителям необходимо обязательно представить выписку.
2) сведений о полученных профилактических прививках с указанием дат прививок, серий вакцин, доз. При отсутствии у ребенка профилактических прививок по возрасту (по Национальному календарю профилактических прививок), а также при отсутствии вакцинации против кори в возрасте 12 месяцев и ревакцинации в 6 лет, госпитализация допускается при:
а) наличии справки от врача-педиатра из государственной медицинской организации по месту прикрепления ребенка с указанием причины медицинского отвода от прививок и его длительности с подтверждением врачебной комиссией;
б) лабораторном подтверждении защитного уровня антител к коревой инфекции с соответствующим заключением врача-иммунолога, инфекциониста (заключение о подтверждении напряженности иммунитета по кори и отсутствии необходимости вакцинации);
ОБРАЩАЕМ ВАШЕ ВНИМАНИЕ, что в выписке обязательно должны быть указаны сведения о проведенной ежегодной туберкулинодиагностике (реакция Манту). Подросткам старше 15 лет необходимо иметь данные флюорографии или рентгенографии органов грудной клетки.
При оформлении на госпитализацию предоставляются следующие документы:
- Направление на госпитализацию от лечащего врача из поликлиники по месту жительства (форма 057/у-04)
- Страховой полис и СНИЛС (оригиналы + ксерокопии - по 1 шт.) (на сайте по 2 шт)
- Свидетельство о рождении детям до 14 лет, детям старше 14 лет - паспорт (оригиналы + ксерокопии по 1 шт.), копия паспорта одного из родителей - 1 шт.
- Справка от эпидемиолога об отсутствии контактов с инфекционными больными за последние 3 недели (действительна 3 дня).
- Дерматолог.
- Выписка из истории развития ребенка с указанием календаря прививок.
- Рентгенограммы, данные других дополнительных методов исследований (если имеются).
- Соскоб на энтеробиоз.
- Анализ кала на яйца глист.
- Общий анализ крови (действителен 14 дней).
- Общий анализ мочи (действителен 14 дней).
- Бак. анализ детям до 3-х лет и сопровождающим лицам.
- Кровь на RW (детям старше 12 лет и матери в случае госпитализации ее по уходу за ребенком).
- ПЦР-тест на ковид не старше 3 дней.
Документы для родителей и случае их госпитализации по уходу за детьми:
- Флюорография (действительна 2 года).
- Женщинам заключение гинеколога (действительно 6 мес.).
- Анализ крови на RW (действителен 21 день).
- ПЦР-тест на ковид не старше 3 дней.
Дети должны быть обеспечены одеждой по сезону, сменами белья, туалетными принадлежностями.
ПРИ ПОСТУПЛЕНИИ ВМЕСТЕ С РЕБЕНКОМ ЕГО РОДИТЕЛЕЙ, ОПЕКУНОВ ИЛИ ДРУГИХ ЛИЦ ДЛЯ УХОДА ЗА РЕБЕНКОМ НА ПЕРИОД ЕГО ЛЕЧЕНИЯ НЕОБХОДИМО ИМЕТЬ СЛЕДУЮЩИЕ ДОКУМЕНТЫ:
- ФЛГ или обзорная Rg-грамма органов грудной клетки с заключением рентгенолога (действительно в течение 2 лет);
- Справка терапевта о состоянии здоровья на момент госпитализации по уходу за ребенком и возможности проводить уход;
- Женщинам – заключение гинеколога (действительно 14 дней);
- Анализ крови на: RW (действительно 14 дней);
- Мазок из носа и зева на дифтерию;
- Анализ кала на яйца гельминтов, кишечные протозоозы (т.е. цисты простейших), соскоб на энтеробиоз;
- Справка о полученной профилактической прививке против кори (до 35 лет включительно) с указанием названия вакцины, даты, серии, дозы. В случае отсутствия прививки против кори, предоставить справку из государственной медицинской организации о медицинском отводе (с указанием причины и срока медицинского отвода).
В случае, если в какой-либо справке отсутствуют печать медицинской организации, проводившей исследования и выдавшей справку, номера справки и даты – документ признается недействительным.
Запрещенные продукты:
мясные и рыбные (колбасы, сосиски, консервы, салаты и пр.), молочные продукты (кефир, йогурты, сыр и пр.), кондитерские изделия (торты, пирожные), продукты быстрого приготовления (вермишель, пюре), соки и лимонад, овощи и фрукты (допустимо на один прием свежие и тщательно вымытые).







